اختلال خواب چیست؟ علائم، علل، تشخیص و درمان


اگر به طور منظم در به خوابرفتن، در خواب ماندن، یا بیدارماندن در طول روز مشکل دارید، یا اگر پس از خواب احساس خستگی میکنید، اینها میتوانند نشانههایی از یک اختلال خواب باشند.
این مقاله به شما کمک میکند تا درک عمیقتری از اختلالات خواب پیدا کرده، انواع اختلالهای خواب، علل و علائم آنها را شناخته و با راههای درمان و کنترل این وضعیت آشنا شوید و کیفیت خواب خود را بهبود بخشید و سلامت و انرژی خود را در طول روز حفظ کنید.
مقدمه و شناخت بیماری
اختلالات خواب چیست؟
اختلال خواب که گاهی اوقات به آن somnipathy نیز گفته میشود، شرایطی است که الگوهای خواب فرد را به شیوهای نامطلوب تغییر میدهد. این اختلالات به طور مستقیم بر توانایی فرد در بهدستآوردن استراحت لازم برای بدن و حفظ بیداری و هوشیاری در طول روز تأثیر میگذارند.
تا به امروز بیش از ۸۰ نوع مختلف از اختلالات خواب شناسایی شده است که هر کدام میتوانند بر کیفیت و مدتزمان خواب تأثیر بگذارند. زمانی که این مشکلات خواب به طور منظم رخ میدهند و با زندگی روزمره فرد تداخل پیدا میکنند، میتوانند نشاندهنده اختلال خواب باشند.
کمبود خواب کافی و باکیفیت میتواند پیامدهای گستردهای داشته باشد. این کمبود نهتنها بر سطح انرژی، خلقوخو و تمرکز فرد تأثیر منفی میگذارد، بلکه میتواند به مشکلات جدیتری مانند کاهش توانایی یادگیری، مشکلات حافظه، دشواری در تصمیمگیری و حتی تغییرات شخصیتی مانند تحریکپذیری منجر شود.
علاوه بر این، اختلالات خواب میتوانند خطر تصادفات هنگام رانندگی، کاهش عملکرد در محل کار یا مدرسه، و تشدید یا ایجاد مشکلات سلامت جسمی و روانی دیگر مانند افسردگی، چاقی، دیابت نوع ۲ و بیماریهای قلبی را افزایش دهند. در برخی موارد نادر، اختلالات خواب میتوانند حتی تهدیدکننده زندگی باشند.
دستههای اصلی اختلالات خواب کدامند؟
برای طبقهبندی و درک بهتر اختلالات خواب، متخصصان پزشکی از سیستمهای طبقهبندی استانداردی استفاده میکنند. مهمترین این سیستمها، «طبقهبندی بینالمللی اختلالات خواب» (ICSD) است که در حال حاضر در ویرایش سوم خود (ICSD-3) قرار دارد.
این طبقهبندی، اختلالات خواب را بر اساس علائم، پاتوفیزیولوژی (مکانیزمهای بیماری) و سیستمهای بدنی تحتتأثیر قرار گرفته به دستههای اصلی تقسیم میکند.
دستهبندیهای اصلی ICSD-3 عبارتند از:
- بیخوابی: این دسته شامل دشواری در به خوابرفتن و/یا در خواب ماندن است.
- اختلالات تنفسی مرتبط با خواب: این اختلالات با تغییرات در الگوهای تنفسی فرد در طول خواب مشخص میشوند.
- اختلالات مرکزی پرخوابی: افرادی که در این دسته قرار میگیرند، در طول روز در حفظ هوشیاری و بیداری مشکل دارند.
- اختلالات ریتم شبانهروزی خواب – بیداری: این اختلالات زمانی رخ میدهند که ساعت داخلی بدن فرد (که زمان به خوابرفتن و بیدارشدن را تنظیم میکند) با نشانههای زمانی خارجی مانند چرخه طبیعی شبوروز ناهماهنگ میشود.
- پاراسومنیاها: این دسته شامل اقدامات فیزیکی یا بیانهای کلامی غیرعادی است که در طول خواب رخ میدهند، مانند راهرفتن در خواب، صحبتکردن در خواب یا غذاخوردن در خواب.
- اختلالات حرکتی مرتبط با خواب: این اختلالات شامل حرکات فیزیکی یا میل شدید به حرکت است که به خوابرفتن و یا در خواب ماندن را دشوار میکند.
انواع اختلالات خواب چیست؟
در کنار دستهبندیهای اصلی، انواع بسیار متنوعی از اختلالات خواب وجود دارد که هر یک ویژگیها و چالشهای خاص خود را دارند. در ادامه به شرح برخی از شایعترین و شناختهشدهترین انواع اختلالات خواب میپردازیم:
این اختلال شایعترین نوع اختلال خواب است که با دشواری مداوم در به خوابرفتن یا در خواب ماندن مشخص میشود، حتی باوجود فرصت کافی و تمایل به خواب. افرادی که از بیخوابی رنج میبرند، اغلب در طول روز نیز خوابآلودگی و مشکلات عملکردی را تجربه میکنند.
بیخوابی میتواند به سه دسته اصلی تقسیم شود:
-
-
- بیخوابی مزمن: زمانی تشخیص داده میشود که علائم بیخوابی حداقل سه بار در هفته و به مدت حداقل سه ماه رخ دهد.
- بیخوابی متناوب: بهصورت دورهای و با فواصل زمانی مشخص بروز میکند.
- بیخوابی گذرا: تنها برای چند شب در هر بار به طول میانجامد.
-
آپنه خواب یک وضعیت پزشکی جدی و تهدیدکننده زندگی است که با وقفههای مکرر تنفسی در طول خواب مشخص میشود. این وقفهها معمولاً ۱۰ ثانیه یا بیشتر طول میکشند و منجر به کاهش اکسیژنرسانی به بدن و بیداریهای مکرر شبانه میشوند، حتی اگر فرد آنها را بهخاطر نیاورد. دو نوع اصلی آپنه خواب عبارتند از:
-
-
- آپنه خواب انسدادی (OSA): شایعتر است و زمانی رخ میدهد که بافتهای نرم در دهان و گلو شل شده و راه هوایی فوقانی را مسدود میکنند. این نوع اغلب با خر و پف شدید و صدای نفسنفسزدن یا خفگی در خواب همراه است.
- آپنه خواب مرکزی (CSA): زمانی اتفاق میافتد که مغز به طور موقت سیگنالهای لازم را برای عضلات کنترلکننده تنفس ارسال نمیکند.
-
- نارکولپسی
این اختلال با خوابآلودگی بیش از حد و غیرقابلکنترل در طول روز مشخص میشود، حتی باوجود خواب کافی در شب. افراد مبتلا به نارکولپسی ممکن است حملات ناگهانی خواب را تجربه کنند که در هر زمان و موقعیت نامناسبی، مانند هنگام صحبتکردن، کارکردن یا رانندگی، رخ میدهد.
یکی از علائم کلیدی در نارکولپسی نوع ۱، کاتاپلکسی است که به معنای ازدستدادن ناگهانی و کوتاهمدت توان عضلانی در پاسخ به احساسات قوی مانند خنده، عصبانیت یا هیجان است. همچنین ممکن است فلج خواب را تجربه کنند که در آن بلافاصله پس از بیدارشدن قادر به حرکت نیستند.
- سندرم پای بیقرار (RLS)
این اختلال با میل شدید و غیرقابلمقاومت به حرکتدادن پاها (و گاهی بازوها) مشخص میشود. این میل اغلب با احساسات ناخوشایند مانند سوزنسوزنشدن، درد، خارش یا خزش همراه است. علائم RLS معمولاً در زمان استراحت یا درازکشیدن بدتر میشوند و با حرکت تسکین مییابند. این وضعیت میتواند بهشدت در به خوابرفتن و در خواب ماندن اختلال ایجاد کند.
- پاراسومنیاها
پاراسومنیاها گروهی از اختلالات خواب هستند که شامل حرکات، رفتارها یا تجربیات غیرعادی و ناخواسته در طول خواب، هنگام به خوابرفتن یا بیدارشدن از خواب میشوند. مثالهای رایج شامل:
-
-
- خوابگردی: راهرفتن یا انجام فعالیتهای پیچیده در حالت خواب.
- صحبتکردن در خواب: صحبتکردن نامفهوم یا واضح در طول خواب.
- کابوسهای مکرر: رؤیاهای طولانی، آزاردهنده که بهخوبی به یاد میمانند و معمولاً شامل تهدید یا خطر هستند و در نیمه دوم دوره خواب رخ میدهند.
- وحشتهای شبانه: بیداریهای ناگهانی از خواب با فریادهای وحشتزده، ترس شدید و علائم فیزیکی مانند تنفس سریع و ضربان قلب بالا.
- شبادراری: دفع ادرار غیرارادی در خواب.
- دندانقروچه: فشردن یا ساییدن دندانها روی هم در طول خواب.
-
- اختلالات ریتم شبانهروزی خواب – بیداری (CRSD)
این اختلالات زمانی رخ میدهند که ساعت بیولوژیکی داخلی بدن (که چرخه ۲۴ ساعته خواب – بیداری را تنظیم میکند) با چرخه طبیعی نور و تاریکی محیط ناهماهنگ میشود. نور اصلیترین عاملی است که بر این ریتمها تأثیر میگذارد.
زمانی که ریتمهای شبانهروزی مختل میشوند، فرد ممکن است احساس گیجی، بینظمی و خوابآلودگی در زمانهای نامناسب را تجربه کند. این اختلالات با مشکلات خواب مختلف، افسردگی، اختلال دوقطبی و اختلال عاطفی فصلی مرتبط هستند. انواع خاص CRSD عبارتند از:
-
- اختلال خواب ناشی از شیفت کاری: زمانی رخ میدهد که برنامه کاری فرد با ساعت بیولوژیکی او در تضاد است و او را مجبور میکند زمانی که بدنش انتظار خواب دارد کار کند و برعکس. این امر اغلب منجر به کمبود خواب، خستگی مفرط در محل کار و افزایش خطر آسیبدیدگی میشود.
- اختلال تأخیر فاز خواب: وضعیتی است که در آن ساعت بیولوژیکی فرد به طور قابلتوجهی به تأخیر میافتد و باعث میشود فرد بسیار دیرتر از ساعات معمول به خواب رود و دیرتر بیدار شود. این اختلال در نوجوانان شایعتر است و بسیاری از آنها با افزایش سن از آن رهایی مییابند.
- جت لگ (Jet Lag): یک اختلال موقتی در ریتمهای شبانهروزی است که در اثر سفر بین مناطق زمانی مختلف ایجاد میشود. علائم این اختلال شامل خوابآلودگی در طول روز، خستگی، سردرد، مشکلات گوارشی و بیخوابی است.
- پرخوابی: این اختلال با خوابآلودگی مفرط مشخص میشود، حتی پس از حداقل ۷ ساعت خواب. این اختلال با دورههای مکرر خواب یا افتادن به خواب در طول یک روز، خوابیدن بیش از ۹ ساعت بدون احساس استراحت کامل، یا دشواری در بیدارشدن کامل پس از بیداری ناگهانی خود را نشان میدهد.
این خوابآلودگی شدید حداقل سه بار در هفته و به مدت حداقل سه ماه رخ میدهد و باعث ناراحتی قابلتوجه یا مشکلات عملکردی میشود.
-
- سندرم خستگی مزمن: اگرچه به طور مستقیم یک اختلال خواب نیست، اما یک وضعیت پیچیده است که با خستگی مداوم و غیرقابلتوضیح مشخص میشود و با استراحت بهبود نمییابد. این وضعیت اغلب با مشکلات خواب تداخل دارد و میتواند منجر به خستگی پس از فعالیت شود.
به چه میزان خواب نیاز دارم؟
میزان خواب موردنیاز برای هر فرد میتواند متفاوت باشد و تحتتأثیر عواملی مانند سن، سلامت عمومی و شرایط شخصی قرار میگیرد. بااینحال، متخصصان سلامت توصیههای کلی را بر اساس گروههای سنی ارائه میدهند تا افراد بتوانند نیازهای خواب خود را ارزیابی کنند:
- بزرگسالان: به طور متوسط ۷ تا ۹ ساعت خواب در شبانهروز نیاز دارند.
- کودکان و نوجوانان: معمولاً به خواب بیشتری نسبت به بزرگسالان نیاز دارند، زیرا بدن و مغز آنها هنوز درحالرشد و تکامل است.
بهعنوانمثال:
- کودکان (۶ تا ۱۲ سال) به ۹ تا ۱۳ ساعت خواب نیاز دارند.
- نوجوانان (۱۳ تا ۱۸ سال) به ۸ تا ۱۰ ساعت خواب نیاز دارند.
- نوزادان و خردسالان: نیاز به خواب بسیار بیشتری دارند؛ یک نوزاد ممکن است بین ۸ تا ۱۶ ساعت در شبانهروز بخوابد.
اختلالات خواب چقدر شایع هستند؟
بسیاری از ما خواب کافی نداریم. طبق آمار حدود یکسوم بزرگسالان برخی علائم بیخوابی را تجربه میکنند، ۱۰ تا ۱۵ درصد از آنها به این دلیل در عملکرد خود در طول روز به مشکلاتی برخورد کردهاند و ۴ تا ۲۲ درصد آنها علائم شدید اختلالات خواب را در خود دارند.
در ایران بنا بر آمارهای رسمی که در سایت های خبری معتبر منتشر شده اند، حدود 40 درصد مردم از مشکلات خواب رنج می برند و 50 درصد کودکان نیز دچار اختلالات خواب شده اند.
علائم و علتها
علائم اختلالات خواب چیست؟
علائم اختلالات خواب را میتوان به دو دسته اصلی، یعنی مشکلات در طول شب و علائم در طول روز، تقسیم کرد:
علائم در طول شب
- دشواری در به خوابرفتن یا در خواب ماندن: این مورد شامل زمان زیادی برای به خواب رفتن (بیش از ۳۰ دقیقه) یا بیدارشدن مکرر در طول شب و عدم توانایی در بازگشت به خواب است.
- مشکلات تنفسی در خواب: خر و پف بلند، خرخرکردن، نفسنفسزدن یا صداهای خفگی و دورههای کوتاه قطع تنفس در طول خواب که اغلب توسط شریک خواب گزارش میشوند.
- میل شدید به حرکت اندامها: یک میل غیرقابلمقاومت به حرکتدادن پاها (یا گاهی بازوها) در زمان استراحت، همراه با احساسات ناخوشایند مانند سوزنسوزنشدن، خارش، درد یا خزش. این احساسات با حرکت تسکین مییابند.
- حرکات یا رفتارهای غیرعادی در خواب: شامل راهرفتن در خواب، صحبتکردن در خواب، نالهکردن، کابوسهای مکرر، شبادراری یا دندانقروچه (فشردن یا ساییدن دندانها).
- فلج خواب: احساس عدم توانایی در حرکت بلافاصله پس از بیدارشدن یا هنگام به خواب رفتن که میتواند با توهمات ترسناک همراه باشد.
- تجربیات رؤیاگونه واضح: داشتن تجربیات رؤیاگونه واضح در هنگام به خواب رفتن یا چرتزدن.
- پرشهای مکرر اندام در خواب: شریک خواب ممکن است متوجه پرشهای مکرر پاها یا بازوها در طول خواب شود.
- ضعف ناگهانی عضلانی: دورههایی از ضعف ناگهانی عضلانی که با احساسات قوی مانند عصبانیت، ترس یا خنده تحریک میشوند.
علائم در طول روز (نشانههای کمبود خواب)
- خستگی یا خوابآلودگی مفرط در طول روز
- میل شدید به چرتزدن
- به خواب رفتن در موقعیتهای نامناسب
- مشکل در تمرکز و توجه
- تغییرات خلقی
- کاهش عملکرد
- احساس عدم شادابی پس از بیدارشدن
- نیاز به محرکها
- افزایش خطر تصادفات

چه چیزی باعث اختلالات خواب میشود؟
- شرایط پزشکی و جسمی زمینهای: بسیاری از بیماریها و مشکلات جسمی میتوانند به طور مستقیم یا غیرمستقیم بر کیفیت و کمیت خواب تأثیر بگذارند. این موارد شامل:
-
- بیماریهای قلبی و ریوی
- اختلالات عصبی
- دردهای مزمن
- آلرژیها و مشکلات تنفسی
- تکرر ادرار شبانه
- چاقی
- دیابت و مشکلات تیروئید
-
- مسائل سلامت روان: استرس، اضطراب و افسردگی از شایعترین و قویترین عواملی هستند که بر کیفیت خواب تأثیر منفی میگذارند.
- عوامل ژنتیکی: در برخی موارد، زمینه ژنتیکی یا سابقه خانوادگی اختلالات خواب میتواند خطر ابتلا را افزایش دهد.
- عوارض جانبی داروها و مصرف مواد: برخی داروها میتوانند عوارض جانبی مرتبط با خواب داشته باشند. مصرف کافئین، الکل، نیکوتین و مواد مخدر نیز میتواند الگوهای خواب را مختل کرده و منجر به اختلالات خواب شود.
- عادات سبک زندگی و برنامههای نامنظم: برنامههای کاری شلوغ، شیفت کاری، مسافرتهای مکرر و جت لگ و استفاده از وسایل الکترونیکی قبل از خواب.
- عدم تعادل نوروشیمیایی: سطوح پایین برخی مواد شیمیایی یا مواد معدنی در مغز میتواند از علل اختلالات خواب باشد.
عوامل خطر اختلالات خواب چیست؟
عوامل خطر، شرایط یا ویژگیهایی هستند که احتمال ابتلا به اختلالات خواب را در فرد افزایش میدهند.
- سن: الگوهای خواب با افزایش سن تغییر میکنند و اختلالات خواب در افراد مسنتر شایعتر است.
- جنسیت: تحقیقات نشان میدهد که زنان بیشتر از مردان در معرض اختلالات خواب قرار دارند.
- سابقه خانوادگی و ژنتیک: اگر در خانواده فردی سابقه اختلالات خواب مانند بیخوابی، سندرم پای بیقرار، خوابگردی یا آپنه خواب وجود داشته باشد، احتمال ابتلای فرد نیز افزایش مییابد.
- شرایط پزشکی و بیماریهای همزمان: بسیاری از بیماریها میتوانند خطر ابتلا به اختلالات خواب را افزایش دهند. این شامل:
-
- بیماریهای مغزی و عصبی
- بیماریهای مزمن
- بارداری
-
- شرایط سلامت روان: استرس، اضطراب و افسردگی از عوامل خطر اصلی هستند که میتوانند به طور منفی بر کیفیت خواب تأثیر بگذارند.
- تغییرات برنامه کاری و سفر
- داروها و مواد مخدر
اگر به اندازه کافی نخوابم چه اتفاقی میافتد؟
کمبود خواب کافی و باکیفیت میتواند پیامدهای گسترده و جدی بر سلامت جسمی و روانی فرد داشته باشد. این تأثیرات فراتر از صرفاً احساس خستگی در طول روز است و میتواند بر کیفیت کلی زندگی فرد تأثیر بگذارد:
- دشواری در یادگیری و به خاطر سپردن
- مشکل در تمرکز و توجه
- کاهش توانایی تصمیمگیری
- کندی واکنش
- مه مغزی
- تحریکپذیری و تغییرات شخصیتی
- افسردگی و اضطراب
- کاهش توانایی مقابله با استرس
- افزایش خطر بیماریهای مزمن
- ضعف سیستم ایمنی
- افزایش وزن
- مشکلات گوارشی
- کاهش عملکرد در محل کار یا مدرسه
- روابط متشنج
- افزایش خطر تصادفات و آسیبدیدگی
- عدم حضور کامل در لحظات خاص
چه چیزی باعث خوابآلودگی بیش از حد میشود؟
خوابآلودگی بیش از حد در طول روز که از آن بهعنوان «پرخوابی مفرط در طول روز» نیز یاد میشود، یک علامت شایع و ناتوانکننده است که میتواند ناشی از طیف وسیعی از عوامل باشد. این وضعیت نشاندهنده یک مشکل زمینهای است و بهندرت یک اختلال مستقل محسوب میشود.
اختلالات خواب زمینهای
- نارکولپسی: این اختلال مستقیماً با خوابآلودگی مفرط و غیرقابلکنترل در طول روز مشخص میشود.
- آپنه خواب (بهویژه آپنه خواب انسدادی): وقفههای مکرر تنفسی در طول خواب منجر به بیداریهای ریز و مکرر میشود که فرد ممکن است آنها را بهخاطر نیاورد، اما نتیجه آن خوابآلودگی شدید در طول روز است.
- بیخوابی مزمن: اگرچه بیخوابی در درجه اول با دشواری در به خواب رفتن یا در خواب ماندن مشخص میشود، اما میتواند منجر به خستگی و خوابآلودگی مفرط در طول روز شود.
- اختلالات ریتم شبانهروزی خواب – بیداری (CRSD): ناهماهنگی ساعت بیولوژیکی بدن با چرخه نور و تاریکی محیط (مانند شیفت کاری یا جت لگ) میتواند باعث خوابآلودگی در طول روز شود.
- سندرم پای بیقرار (RLS) و اختلال حرکات دورهای اندام در خواب (PLMD): این اختلالات با حرکات ناخواسته در خواب، باعث بیداریهای مکرر و در نتیجه خوابآلودگی روزانه میشوند.
- پرخوابی ایدیوپاتیک (Idiopathic Hypersomnia): یک بیماری نادر عصبی مزمن که با نیاز مفرط به خواب مشخص میشود و علت آن به بیماریهای دیگر یا داروها مرتبط نیست.
- پاراسومنیاها: برخی از پاراسومنیاها مانند بیداریهای گیجکننده یا مستی خواب، میتوانند با پرخوابی مفرط مرتبط باشند.
شرایط پزشکی و سلامت روان
- افسردگی و اضطراب
- بیماریهای قلبی و ریوی
- اختلالات عصبی
- دردهای مزمن
- کمکاری تیروئید
- بیماریهای کبدی و کلیوی
داروها و محرکها
- عوارض جانبی داروها
- مصرف کافئین
عوامل سبک زندگی
- کمبود خواب مزمن
- برنامه نامنظم خواب
- افزایش سن
علت اختلال خواب در بارداری چیست؟
دوران بارداری با تغییرات گستردهای در بدن و ذهن همراه است که میتواند به طور قابلتوجهی بر کیفیت خواب تأثیر بگذارد. بیش از نیمی از زنان باردار دچار اختلالات خواب میشوند که میتوانند ناشی از ترکیبی از عوامل جسمی، هورمونی و روانی باشند:
- تغییرات هورمونی: نوسانات شدید سطح هورمونها، بهویژه از سه ماهه اول بارداری، میتواند به مشکلاتی منجر شود که به خواب رفتن و در خواب ماندن را دشوار میکند.
- ناراحتیهای جسمی: با پیشرفت بارداری، بدن مادر دستخوش تغییرات فیزیکی زیادی میشود که میتواند خواب را مختل کند. این ناراحتیها شامل موارد زیر است:
-
- تهوع و استفراغ
- حساسیت پستانها
- افزایش ضربان قلب
- تنگی نفس
- افزایش دمای بدن
- تکرر ادرار شبانه
- گرفتگی عضلات پا
- کمردرد
- دشواری در یافتن وضعیت راحت برای خواب به دلیل بزرگشدن شکم
- حرکات جنین در طول شب
-
- عوامل عاطفی و روانی: بارداری میتواند با طیف وسیعی از احساسات همراه باشد که بر سلامت روان و در نتیجه بر خواب تأثیر میگذارد. این عوامل شامل:
-
- اضطراب در مورد زایمان پیش رو
- اضطراب در مورد مادر شدن
- نگرانیها در مورد مدیریت مسئولیتهای کار و خانه
- رویاهای واضح و آزاردهنده، بهویژه در سه ماهه سوم که میتواند کیفیت خواب را بیشتر کاهش دهد.
-
علاوه بر این عوامل رایج، گاهی اوقات مشکلات خواب در بارداری میتواند با اختلالات خواب زمینهای مانند آپنه خواب انسدادی، سندرم پای بیقرار (RLS) و اختلال رفلاکس معده به مری (GERD) مرتبط باشد. سندرم پای بیقرار به طور خاص با بارداری مرتبط است و زنان باردار حتی بدون سابقه قبلی، در معرض خطر بالاتری برای ابتلا به آن قرار دارند.
درحالیکه زنان باردار ممکن است در سه ماهه اول مجموع ساعات خواب بیشتری داشته باشند، کیفیت خواب آنها کاهش مییابد. بیشترین مشکلات خواب معمولاً در سه ماهه سوم بارداری رخ میدهد.
تشخیص و آزمایشها
اختلالات خواب چگونه تشخیص داده میشوند؟
فرایند تشخیص معمولاً شامل مراحل زیر است:
- تاریخچه پزشکی و تاریخچه خواب
پزشک با پرسیدن سؤالات دقیق در مورد سوابق پزشکی عمومی، داروهای مصرفی (تجویز شده و بدون نسخه) و سابقه خانوادگی اختلالات خواب، شروع میکند. بخش مهمی از این مرحله، جمعآوری یک تاریخچه خواب جامع است که شامل جزئیاتی در مورد:
-
-
- الگوهای خواب معمول فرد: چه زمانی به رختخواب میرود، چه زمانی به خواب میرود، چه زمانی بیدار میشود.
- مدتزمان لازم برای به خواب رفتن.
- تعداد و مدتزمان بیداریها در طول شب.
- هرگونه چرتزدن در طول روز و احساس فرد قبل و بعد از خواب.
- وجود خر و پف، نفسنفسزدن یا قطع تنفس در خواب (اغلب از زبان شریک خواب).
- میزان خوابآلودگی در طول روز و تأثیر آن بر فعالیتها.
- برنامه کاری
-
- دفترچه خاطرات خواب
پزشک ممکن است از فرد بخواهد که برای چند هفته یک دفترچه خاطرات خواب دقیق را نگه دارد. در این دفترچه، فرد زمان به خواب رفتن، بیدارشدن، مدتزمان چرتها و احساس کلی خود را ثبت میکند.
این اطلاعات به پزشک کمک میکند تا الگوهای خواب را شناسایی کرده و عادات مؤثر بر خواب را درک کند. استفاده از دستگاههای ردیاب فعالیت مانند ساعتهای هوشمند یا اکتیگراف نیز میتواند چرخههای استراحت و فعالیت را برای تأیید زمان خواب و بیداری ثبت کند.
- معاینه و بررسی
یک معاینه فیزیکی کامل برای ردکردن هرگونه بیماری پزشکی زمینهای که ممکن است بر خواب تأثیر بگذارد، انجام میشود.
- مطالعات خواب
در بسیاری از موارد، برای تشخیص دقیقتر، به آزمایشهای تخصصی خواب نیاز است:
-
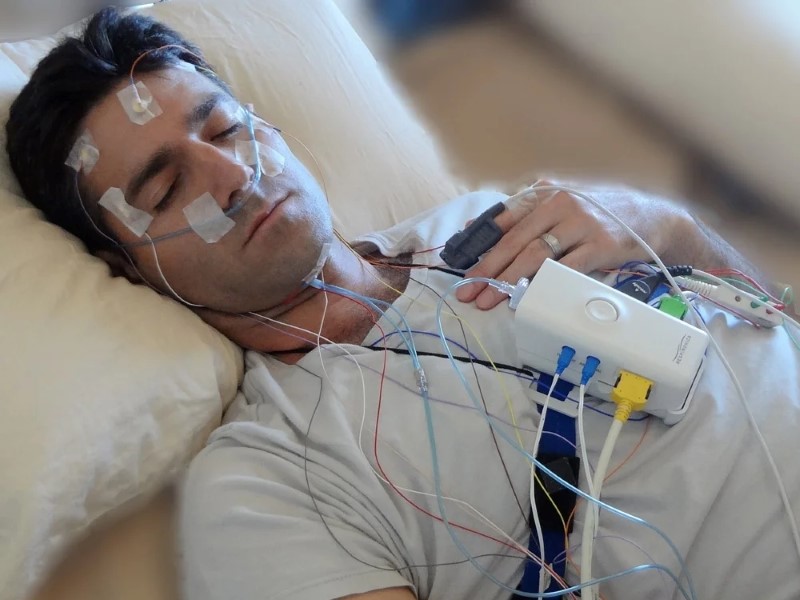
- پلیسومنوگرافی (PSG): این آزمایش، استاندارد طلایی برای تشخیص بسیاری از اختلالات خواب، بهویژه آپنه خواب انسدادی، محسوب میشود. PSG معمولاً در یک کلینیک خواب و در طول یک شب کامل انجام میشود. در طول این آزمایش، دستگاههای نظارتی متعددی به بدن فرد متصل میشوند تا فعالیتهای فیزیولوژیکی مختلف را در حین خواب ثبت کنند. این پارامترها شامل:
-
- سطح اکسیژن خون.
- امواج مغزی (با استفاده از الکتروانسفالوگرام – EEG).
- حرکات چشم (برای تشخیص مراحل REM و NREM خواب).
- ضربان قلب و فعالیت الکتریکی قلب (ECG).
- الگوهای تنفسی و جریان هوا.
- موقعیت بدن.
- حرکات اندامها.
-
- تست تأخیر چندگانه خواب (MSLT): این مورد مطالعه چرتزدن در طول روز است که معمولاً پس از یک PSG شبانه انجام میشود. در این آزمایش، فرد چهار یا پنج بار در طول ۸ تا ۱۰ ساعت فرصت چرتزدن (حدود ۲۰ دقیقه هر بار) پیدا میکند. MSLT برای اندازهگیری میزان خوابآلودگی در طول روز و تشخیص اختلالاتی مانند نارکولپسی و پرخوابی ایدیوپاتیک استفاده میشود.
- پلیسومنوگرافی (PSG): این آزمایش، استاندارد طلایی برای تشخیص بسیاری از اختلالات خواب، بهویژه آپنه خواب انسدادی، محسوب میشود. PSG معمولاً در یک کلینیک خواب و در طول یک شب کامل انجام میشود. در طول این آزمایش، دستگاههای نظارتی متعددی به بدن فرد متصل میشوند تا فعالیتهای فیزیولوژیکی مختلف را در حین خواب ثبت کنند. این پارامترها شامل:
- آزمایشهای آزمایشگاهی
در برخی موارد، آزمایش خون برای بررسی سطوح هورمونها (مانند عملکرد تیروئید)، کمبود مواد معدنی (مانند آهن برای RLS) یا غربالگری دارو و الکل ممکن است انجام شود. در موارد خاص، مانند نارکولپسی، ممکن است سطح هیپوکرتین-۱ در مایع مغزی نخاعی (CSF) نیز بررسی شود.
درمان و داروها
اختلالات خواب چگونه درمان میشوند؟
درمان اختلالات خواب به نوع خاص اختلال، علت زمینهای و شدت آن بستگی دارد و اغلب به شکل یک روش ترکیبی شامل درمانهای پزشکی و تغییرات سبک زندگی است.
- داروهای خوابآور: برای بیخوابی، پزشک ممکن است داروهای خوابآور را برای استفاده کوتاهمدت تجویز کند. این داروها شامل دستههای مختلفی مانند بنزودیازپینها و داروهای غیربنزودیازپینی (Z-drugs) هستند.
- ملاتونین و مکملها: مکملهای ملاتونین میتوانند به تنظیم چرخه خواب – بیداری کمک کنند، بهویژه برای اختلالات ریتم شبانهروزی.
- داروهای مرتبط با بیماریهای زمینهای: اگر اختلال خواب ناشی از یک بیماری دیگر (مانند آلرژیها، سرماخوردگی، یا مشکلات تیروئید) باشد، درمان آن بیماری زمینهای میتواند به بهبود خواب کمک کند.
- دستگاههای تنفسی یا جراحی: برای آپنه خواب، دستگاه فشار مثبت مداوم راه هوایی (CPAP) رایجترین درمان است. در برخی موارد، وسایل دهانی یا جراحی (مانند جراحی گلو یا بینی) نیز ممکن است توصیه شود.
- داروهای تحریککننده بیداری: برای اختلالاتی مانند نارکولپسی یا پرخوابی مفرط، داروهایی برای افزایش هوشیاری در طول روز تجویز میشوند.
- محافظ دندان: برای دندانقروچه (براکسیسم) استفاده میشود.
- نوردرمانی: برای تنظیم مجدد ساعت داخلی بدن در اختلالات ریتم شبانهروزی استفاده میشود.
چه داروهایی اختلالات خواب را درمان میکنند؟
داروهای مورداستفاده برای درمان اختلالات خواب بسته به نوع و علت اختلال متفاوت هستند. تجویز این داروها باید تحتنظر پزشک متخصص انجام شود، زیرا برخی از آنها دارای عوارض جانبی یا خطر وابستگی هستند.
داروهای درمان بیخوابی
- بنزودیازپینها
- داروهای غیربنزودیازپینی
- آگونیستهای گیرنده ملاتونین
- آنتاگونیستهای گیرنده اورکسین
- دوکسپین
- آنتیهیستامینهای نوع H1
داروهای درمان آپنه خواب انسدادی (OSA)
- سولریامفتول
- محرکها
- مهارکنندههای بازجذب نوراپینفرین
داروهای درمان نارکولپسی
- مودافینیل
- محرکهای سنتی
- داروهای سرکوبکننده
داروهای درمان سندرم پای بیقرار (RLS)
- گاباپنتین اناکاربیل
- گاباپنتین و پرگابالین
مکملهای طبیعی
- ملاتونین
چگونه میتوانم خواب بهتری داشته باشم؟
این توصیهها میتوانند به طور قابلتوجهی کیفیت خواب شما را بهبود بخشند، بهویژه زمانی که با درمانهای پزشکی ترکیب شوند.
ایجاد محیط خواب راحت
- خنک، تاریک و ساکت: اتاقخواب شما باید یک پناهگاه آرامشبخش باشد. دمای اتاق را خنک نگه دارید، نور را با استفاده از پردههای ضخیم یا ماسک خواب کاملاً حذف کنید و صداها را با گوشگیر یا صدای سفید (white noise) به حداقل برسانید.
- راحتی تختخواب: مطمئن شوید که تشک، بالشها و ملافههای شما راحت هستند. گاهی اوقات، تغییر سفتی تشک، استفاده از یک بالش جدید یا یک لایه فوم میتواند تفاوت زیادی ایجاد کند. تختهای قابلتنظیم نیز میتوانند برای کاهش خر و پف یا آپنه خواب مفید باشند.
مدیریت عادات روزانه
- برنامه خواب منظم: هر شب در ساعت مشخصی به رختخواب بروید و هر روز صبح، حتی در تعطیلات، در ساعت مشخصی بیدار شوید. این کار به تنظیم ساعت بیولوژیکی بدن شما کمک میکند.
- ورزش منظم: فعالیت بدنی منظم در طول روز به بهبود کیفیت خواب کمک میکند. بااینحال، از ورزشهای سنگین در چهار ساعت پایانی قبل از خواب خودداری کنید، زیرا میتواند بدن را بیش از حد تحریک کرده و به خواب رفتن را دشوار کند.
- محدودکردن مصرف محرکها: از مصرف کافئین (قهوه، چای، نوشابه، شکلات) و نیکوتین (سیگار) بهویژه در اواخر بعدازظهر و عصر خودداری کنید. اگر به دنبال محدود کردن مصرف سیگار هستید، مقاله «چرا باید سیگار را ترک کنیم؟» میتواند راهنمای خوبی برای شما باشد.
- اجتناب از چرتهای طولانی یا دیرهنگام: از چرتزدن بعد از ساعت ۳ بعدازظهر خودداری کنید. اگر نیاز به چرت دارید، آن را کوتاه (۲۰-۳۰ دقیقه) و در اوایل روز نگه دارید.
- وعدههای غذایی سبک قبل از خواب: از خوردن وعدههای غذایی سنگین، پرچرب یا پر شکر قبل از خواب خودداری کنید. وعدههای غذایی کوچک و کم کربوهیدرات بهتر هستند.
- محدودکردن مایعات قبل از خواب: برای جلوگیری از بیداریهای مکرر برای ادرار، مصرف مایعات را در ساعات پایانی قبل از خواب کاهش دهید.
ایجاد یک روال آرامشبخش قبل از خواب
- منحنی آرامش (Wind-down Curve): حداقل یک ساعت قبل از خواب، فعالیتهای آرامشبخش را شروع کنید. این میتواند شامل حمام آب گرم، مطالعه یک کتاب (غیرالکترونیکی)، گوشدادن به موسیقی آرامشبخش یا انجام تمرینات تنفسی و مدیتیشن باشد.
- خاموشکردن صفحهنمایشها: نور آبی ساطع شده از تلفنهای هوشمند، تبلتها، کامپیوترها و تلویزیون میتواند تولید ملاتونین (هورمون خواب) را مختل کند. حداقل یک ساعت قبل از خواب از این دستگاهها دوری کنید.
- اجتناب از نگرانی در رختخواب: اگر در رختخواب هستید و نمیتوانید به خواب بروید، از فکرکردن به نگرانیها خودداری کنید. آنها را یادداشت کنید و تصمیم بگیرید که تا روز بعد به آنها فکر نکنید.
مدیریت استرس و سلامت روان
کاهش استرس و اضطراب از طریق تکنیکهای مختلف میتواند به طور مستقیم بر کیفیت خواب تأثیر بگذارد. اگر استرس و اضطراب مزمن دارید، به دنبال کمک حرفهای باشید.
اگر اختلال خواب داشته باشم چه انتظاری میتوانم داشته باشم؟
اختلالات خواب میتواند بر سلامت کلی شما تأثیر بگذارد. ممکن است انرژی لازم برای انجام کارهایی که میخواهید انجام دهید یا حتی تکمیل برنامه روزانه خود را نداشته باشید. ممکن است لحظات یا اتفاقهای خاص را از دست بدهید؛ زیرا اختلال خواب شما مانع از حضور کامل شما میشود.
علاوه بر این، ممکن است خود و دیگران را در معرض خطر قرار دهید، بهخصوص اگر رانندگی میکنید یا با ماشینآلات سنگین کار میکنید و استراحت لازم برای ایمن ماندن را ندارید.
اگر برای داشتن خواب باکیفیت و سرحال بیدارشدن از خواب مشکل دارید، با یک پزشک صحبت کنید. درمان مناسب برای مدیریت بسیاری از اختلالات خواب و بازگرداندن سلامتی شما در دسترس است.
اختلالات خواب چقدر طول میکشند؟
محدودیت زمانی مشخصی برای اینکه چه زمانی اختلال خواب شما را تحتتأثیر قرار میدهد، وجود ندارد. ممکن است بتوانید درمانی پیدا کنید که باعث شود در عرض چند هفته تا چند ماه احساس بهتری داشته باشید. برخی دیگر ممکن است نیاز داشته باشند که این بیماری را در طول زندگی خود مدیریت کنند.
پیشگیری، مدیریت و کنترل
آیا میتوان از اختلالات خواب پیشگیری کرد؟
بهطورکلی نمیتوان از تمام انواع اختلالات خواب پیشگیری کرد، زیرا برخی از آنها دارای علل ژنتیکی یا پزشکی پیچیدهای هستند، اما میتوان با عادات سالم خواب و مدیریت عوامل خطر، به طور قابلتوجهی خطر ابتلا به بسیاری از مشکلات خواب را کاهش داد. تمرکز بر کیفیت خواب (Sleep Hygiene) و سبک زندگی سالم، کلید این روش پیشگیرانه است.
کمبود چه ویتامینی باعث اختلال خواب میشود؟
کمبود ویتامینها میتواند با اختلالات خواب مرتبط باشد. به طور خاص، کمبود ویتامینهای D، B12، B6 و C باعث اختلال در خواب و بیخوابی میشوند و میتوانند بر کیفیت خواب، مدتزمان و توانایی به خواب رفتن تأثیر بگذارند.
زندگی با مشکلات خواب
توصیههای تخصصی برای مقابله با مشکلات خواب
- سعی کنید هر روز، حتی در تعطیلات آخر هفته، در ساعت مشخصی به رختخواب بروید و بیدار شوید.
- فعالیت بدنی منظم در طول روز به بهبود خواب کمک میکند. اما از ورزشهای شدید در چهار ساعت پایانی قبل از خواب خودداری کنید، زیرا میتواند بدن را تحریک کند.
- مصرف کافئین و نیکوتین را به ویژه در اواخر بعدازظهر و عصر محدود کنید. اگر به دنبال کاهش مصرف کافئین هستید، مقاله «چرا باید مصرف کافئین را محدود کرد؟» میتواند راهنمای خوبی برای شما باشد.
- تکنیکهای کاهش استرس مانند مدیتیشن، یوگا، تمرینات تنفسی عمیق یا نوشتن افکار و نگرانیها در اوایل عصر میتواند به آرامش ذهن قبل از خواب کمک کند.
- حداقل یک ساعت قبل از خواب از تلفن همراه و تلویزیون دوری کنید.
- از خوردن وعدههای غذایی سنگین یا نوشیدن مایعات زیاد در اواخر شب خودداری کنید.
- اگر در بازگشت به خواب مشکل دارید، سعی کنید بر تنفس خود تمرکز کنید، مدیتیشن کنید یا تکنیکهای آرامشبخش دیگری را انجام دهید.
برای خواب بهتر از چه چیزهایی باید اجتناب کنم؟
برای بهبود کیفیت خواب و جلوگیری از اختلالات خواب، اجتناب یا محدودکردن برخی مواد و فعالیتها، بهویژه در ساعات پایانی روز، بسیار مهم است.
- نوشیدنیهای کافئیندار
- تنباکو (نیکوتین)
- وعدههای غذایی سنگین و پرچرب
- نوشیدن مایعات زیاد قبل از خواب
- چرتزدنهای دیرهنگام یا طولانی
- ورزشهای سنگین قبل از خواب
- استفاده از صفحهنمایشها قبل از خواب
- کارکردن یا تماشای تلویزیون در رختخواب
- برنامه خواب نامنظم
راهنمای مراجعه به پزشک
چه زمانی باید به ارائهدهنده خدمات درمانی مراجعه کنم؟
درحالیکه تجربه گاهبهگاه مشکلات خواب به دلیل استرس، سفر یا بیماریهای موقتی طبیعی است، اما اگر مشکلات خواب شما به طور منظم رخ میدهد و بر زندگی روزمرهتان تأثیر میگذارد، باید به یک پزشک مراجعه کنید. این مشکلات میتوانند شامل به خواب رفتن، در خواب ماندن یا بیدارماندن، داشتن خواب راحت یا خوابآلودگی یا خستگی بیدلیل در طول روز باشند.
چه سؤالاتی باید از ارائهدهنده خدمات درمانی خود بپرسم؟
- چه نوع اختلال خوابی دارم؟
- اختلال خواب من چقدر شدید است؟
- چه نوع درمانی را توصیه میکنید؟
- آیا این درمان عوارض جانبی دارد؟
- چگونه میتوانم کیفیت خواب خود را بهبود بخشم؟
- آیا باید به متخصص خواب مراجعه کنم؟
- آیا برای مراجعه به متخصص به ارجاع نیاز دارم؟
- آیا دارویی برای کمک به اختلال خواب من توصیه میکنید؟
- چند وقت یکبار باید به شما مراجعه کنم؟
- آیا داروهایی وجود دارد که باید مصرف آنها را قطع کنم؟
توصیه تیم دارو دات کام به شما
اختلالات خواب بر کیفیت زندگی شما تأثیر میگذارند. آنها میتوانند تفکر، عملکرد تحصیلی یا کاری، سلامت روان و سلامت جسمی شما را مختل کنند. اختلالات رایج خواب مانع از خواب عمیق و آرامشبخشی میشوند که برای عملکرد بهتر به آن نیاز دارید.
اگر با خواب خود مشکل دارید، در مراجعه به پزشک تردید نکنید. سلامت شما و بنابراین کیفیت زندگیتان به خواب خوب بستگی دارد. دستورالعملهای پزشک خود را دنبال کنید تا زودتر احساس بهبودی کنید.